| [���][��ͼ]6��Ů��ȥ�������� |
 | [���][ͼ��]���Ϻ����������ķ� |
 | [���][ͼ��]ҽԺԺ������˫���� |
 | [����][ͼ��]����֧�ܴ۴�1 |
 | [��ҵ]��ҩ��ֻ���ύһ������ |
 | [��ҽ][ͼ��]����Ŷ�����ʽ���� |
 | [��ҽ][��ͼ]��ҽ���ߣ������е� |
 | [��ҽ][��ͼ]���ڱ��õڶ������ |
 | [ҽҩ][��ͼ]���ҽԺ����½���� |
 | [ҽҩ]����ִҵ��ʿ��5.5������ |
 | [������Ч��][ͼ��]�������������峦 |
 | [�ͼ�][ͼ��]֪��ҩ���ظ����� |
 | [Ȥ��][ͼ��]����һҽԺ���Ů�� |
 | [άȨ]���һҽԺ�����������ӣ� |
 | [���][ͼ��]��ݸ��ɽ��ҽԺ���� |
 | [�ٴ�]���ڲ�����ʵ�Ե�ר�ҹ�ʶ |
 | [ҽҩ][ͼ��]�」�����Ϸ�ҽ�ƴ� |
 | [άȨ][ͼ��]��ʿϴ������������ |
 | [ҽҩ][��ͼ]��������ί�쵼���� |
 | [ҽҩ][ͼ��]�ذ��������������� |
 | [ҽҩ][��ͼ]�Ϸ�ҽ�ƴ�ѧ�Ϸ�ҽ |
 | [ҽҩ][��ͼ]�й���ѧԺ2023��Ժ |
 | [ҽҩ]�й�����Ժ2023��Ժʿ��ѡ |
 | [ҽҩ][��ͼ]�㶫ҽԺ�����ļ�ǿ |
���ҽԺ����½����ͣ ��ͣ������ʲô���Ȳ���
|
���µ�����֣������ļ�������2012�꣬��һ�����ꡣ���ڹ㶫������ijƶ��������20�����ҽ������ʱ��ÿ������Ҫ�Ӵ���ǧ�������������ƺͲ��г�һ��������һ����һ������ |
��������Ǯ���Ŀ���
�������������ò��ƣ���Ϊ����Ǯ����֣���ڲ������﹤���ڼ䣬����ͬ��½�����۵��ϼ�ҽԺ�Ƶ��������ҡ�
������Զ���ڹ㶫����ij�ؼ��е������ױ���Ժ������20�ꡣ����Ϊ���Ʒ��մ���ʱ���������Σ�������������ơ��ڿƵ�����������ȣ���������ʵ�����벢���ߡ����Ҽ������ѽ�������ʱ�������⣬����Ҿ��ò����Ǹ��߸����˵ĵط���������һ�������������˻�ȥ����һЩ������ļ�������ҽԺ�֣�ҽԺΪ��Ϣ������ֻ���������Ǯ��
��������Դ�ڽ������գ����ִ�ҽѧ��δ�γ�֮ǰ��ԭʼ�IJ��Ʊ��ѳ��͡���������ǿ��Ӥ���ij������������ơ������ע����ʱĸ�Ӱ�ȫ�����й�����ǰ���ҹ��в��������ʸߴ�1500/10��[2]��2015����ҹ��в���������һֱ������20/10�����ڣ�2022�꣬�в���������Ϊ15.7/10��[3]��
�������Ʒ�չ����Ϊ�˱��ϸ�Ů���������������շѱ�ȴ��Ϊ��������ʷ���⡣�����ڡ��ȾȲ��ơ�����������ָ�������������סԺ�շѶ��ܵͣ���Ϊ�����ǰ������½����ŵı����ۡ�ͬʱ�����гɱ��ߺͷ��մ��ÿ����Ƴ�Ϊ�������㡱�����顣
�������㽭ʡ����ҽ�Ʒ���2024���涨��ʡ��ͳһ�۸�Ϊ����˳���۸�Ϊ900Ԫ��1452Ԫ���ʹ����۸�Ϊ1488Ԫ��3341Ԫ[4]���ʹ�����Ϊ���Ƶ���Ҫ����������Ҫ������Դ������ʵ�����벢���ɹۡ�
��������˵��һ̨�ʹ��������յ���ֻ�м��ٿ�Ǯ����������������������ǧԪ�����ǺͲ���û�й�ϵ�������ʹ����������ʲ���̫�ߣ�һ������£������ǻ����������Ȼ���䡣
�������ƶ���Ա����������ȴ�����͡�֣�����ڲ���һ��Ҫ����ҽ����������ʿ����������ʿͬʱ�ڸڣ�����������ֻ��Ҫһ��ҽ����һ����ʿ��
�����շѵ͵��������ò��Ƴ�ΪҽԺ�ġ���Ǯ�����ң����������Ե����������ӡ�������û�������Ƚ�����������ֹ����ǰ����ѭ�������쵼�����ǿ�������Ǯ��������Ǯ�����ٸ��㲦Ǯ��������Ǹ��𣿡�
�������Ƶ�ϵͳ����������Դ���ⲿ�Ŀ����ƶȣ��������������γ�Ϊѹ�����Ƶ����һ�����ݡ�
��������������ȫ����������ҽԺ��Ч���˵ļ�ƣ���2019�꿪ʼȫ��ʵ�С����ݡ�������������ҽԺ��Ч���˲����ֲᣨ2024�棩�������������ɡ�ҽ������������ӪЧ�ʡ���������չ��������ȡ�4��һ��ָ�ꡢ�����ܶ�λ����14������ָ��͡�55+1��������ָ�����[5]�����У�CMIָ����Customer Medicine Information���������ָ�������ļ������ǹ�������Ҫ����������ҽԺ��������Σ�ؼ��������������������ҽԺ��ҽ�Ƽ���ˮƽ��
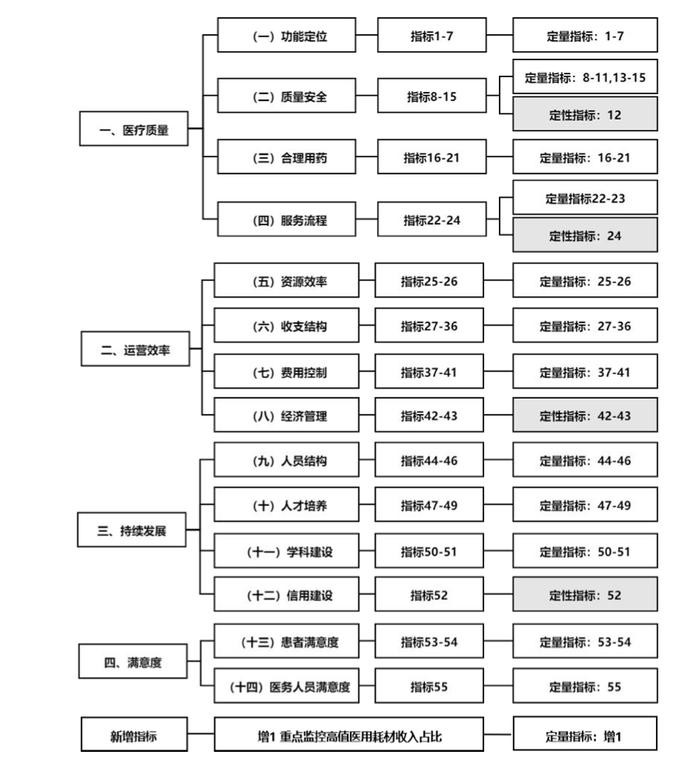
��������ҽԺ��Ч����ָ�ꡣͼԴ����������������ҽԺ��Ч���˲����ֲᣨ2024�棩����������ҽԺ��Ч����ָ�ꡣͼԴ����������������ҽԺ��Ч���˲����ֲᣨ2024�棩��
�������������ɼ��Ͳ�����������Ч���ʡ�ҽ��������أ�����ȴ�ڡ��������зdz��Կ���������ҽѧ��2019�귢����һ���о�������ij�������������ۺ�ҽԺ�����и����Ƶ�CMI�÷�����ơ��ۿƲ��е�����һ�����ļ�����ռ�������п����е��[6]��
����������ԭ��ҽ�ƴ�ѧ������������ҽԺΧ��ҽѧ�����Σ�����Ϊ�����ͨ�������в��ڱ�����Ԥ����Ԥ�⡢���ڷ���һЩ���⣬ʹ�����Ƕ��ܰ�ȫ˳���ط��䡣���Բ����������ڱ�����������Ҫ���Ƹ����Σ��֢������Ͽ��ܸ�������Щ���Ҳ�ͬ��
������Ȼ������Ҳ�кܶ�ͻ����Σ��������������Ǽ�ʱ����ʶ����쳣�����ϴ������ڼ��̵�ʱ����ʹ����תΣΪ�������ߴ����������Ȼ���������Ҳ��е��Ժ�����ο�������Һ�ϲ�����ȣ����Ǿ������������ȡ�������������ͬ��˵�Ļ���
�������ͬʱ�������շѻ��ܵ�ҽ��֧����ʽӰ�졣��ǰ��ҽԺ����ʵʩ�����ָ����ƶȣ���������Զ�����һ�ļ������з��ú��㣬�ɴ��ƶ�ҽ��������ҽԺ�ĸ��ѱ���2018�����ƹ�DRG�ĸҽ�������ۺϿ��ǻ������䡢�Ա�סԺ�������ϲ�֢�ȸ�����������ٴ���������������������ƵIJ����ֵ�ͬһ��DRG���飬��ͨ�������ݲ���ÿһ���ĸ��ѱ���
���������ָ��Ѻ�DRG���ѵij��Զ��Ǽ���ҽ�ƻ����淶���ƣ�DRG�ĸ�IJ��鸶�ѱ����Ӿ�ϸ����������ʵ����У�ҽ��֧����ʽ�ĸﲢδ���Ʋ����������⡣
������Զ����Ϊ�������ָ��Ѻ�DRG���ѵĹؼ�������ҽ�������˸��ݹ̶��IJ��������ҽ����ҽԺ�ٺ�ҽ��������ˣ����ص����Ѿ������˱������Dz��������ܲ��ܴ�ҽ�����û�������ʱ���ò�������ҽԺ���ǿ����ⲿ��Ǯ��������˳�����ʹ���������Ӧ��ֵ��һ������ҽԺ���õ���Ǯ���ǹ̶��ģ�����ֹѪ�ȶ��õ�ҩ���û�����ڷ����
������ЩҽԺ�ὫDRGѹ����ɢ�����Һ�ҽ���������ϡ���������ҽԺ��ȥ�����ʵʩDRG�ĸ���һ������һ������ͬһ�����������ʹ���������ƽ�����ý��н��㡣�����������ʹ���ƽ������5000Ԫ��������5000Ԫ�IJ��־͵ò����Լ��ͣ�������ֻҪ�յ�����֢һ��IJ��ˣ�ȫ��������Ǯ����
��������ǰ�İ���
�������ڲ����ڳ����еĹ�ͣ��������ǰ�����Ƶĵ�һ�����������ڻ��������������ݡ��й���������ͳ�������2022������2017-2021��䣬��������Ժ�������ż����˴����½���Լ1500��[7]��
����֣�������س�һ����24������ǰ�ֶ��н�����������ֻʣ������ҽԺ�����˲��ƣ��������˲��࣬������Ҫ�������ţ�������֧����
����������Ϊ������������������������µ��ij�������������ۺ���ҽԺ�����ṩҽ��ת�ڵĹ��ɻ��ᣬֻ��ֱ�ӹ�ͣ��������Ҳ��ƽӴ��IJ���Խ�٣�����Խƶ�������վ�Խ��ҽԺ����ѡ���ͣ�����Խ��ͳ��¸��ʡ�
������һ��������������ͣ��Ӱ��IJ������Dz���ҽ���ķ�����ʧҵ��
��������۲쵽�������ͣ���ƺ������и�û�еط�������߾���ҽԺ�ر�Զ���ɴ���չ淶�������ڼ�顣�����ر����ܵ�ʱ��������ҽԺ������ʱ�����Ѿ������˱Ƚ����صIJ���֢��
�������ᵽ�����Ʋ�Դ��ƽ��������Ҫ�����ּ������ƶȡ��ּ�����ּ�ڸ��ݲ�ͬ�����Ͳ�ͬҽԺ�ĵȼ�����������������Դ��������Ӧ�����л���Ϊ��λ�������Ʋ��֡�Сһ��ĵ���ҽԺ���Ǿ�ֻ�����죬�������䣬��һ���ҽԺ�ͽ��������ķ��䣬�ٴ��ҽԺ���ܾ�Ҫ����������������в���֢�IJ������䡣��
������ʵ���ּ������Ѿ����ж��ꡣ2009�꣬�й����롢����Ժ��̨�ġ������ҽҩ�������Ƹĸ��������� ������ҽ�ġ������� ����ˡ���������ּ�ҽ�ƺ�˫��ת���Ŀ�ꡣ
����2017�꣬������������ί�������в������������������������淶�������¼�ơ��淶���������淶��������������������������ֳɡ��̣��ͷ��գ����ƣ�һ����գ����ȣ��ϸ߷��գ����죨�߷��գ����ϣ���Ⱦ������������ɫ��𣬲����ݷּ�����Բ������зּ�������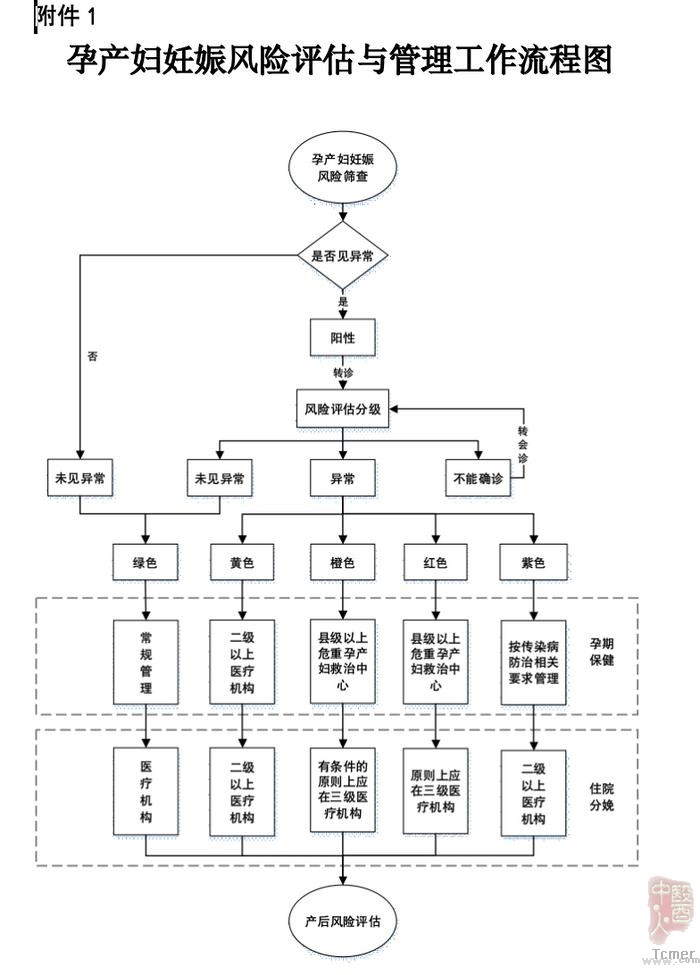
�в���������������������������ͼ��ͼԴ��������������ί���в������������������������淶���в���������������������������ͼ��ͼԴ��������������ί���в������������������������淶��
�����������乫�ںš������ռǡ�����������ּ���������������һ�ֺܺõ��ƶȰ��ţ����Dz��Ʋ����ʺ����ּ����ơ����ȣ����ƵĻ����顢������ѯ������������Ϊ���ӣ����и���ҪסԺ�������������䱸��Ӧ������רҵ��ʿ����Σ����Ʋ���仯���Ҳ�����Ҫ�����չˣ�Ƶ��ת���������ּ����ơ���ɡ��ֶ����ơ�������©����ա�
������ʵ����У�����������������Ρ��ľ�ҽ���δ���㷺�Ͽɡ�
�������Ӻ����ã���������ڻ������ﲻ�ܴ���������ʱ�ڣ����ڵ������ƣ����ֽ�����������ҽԺ�IJ���ֻ�����¼�ҽԺ����������ʵ���Ʒ�����һ�������������ܺܲ����ˡ�˵��Ҳ�������㣬Ҳ��������ơ���
����Ԭ����2023�������һ̥��ͬʱҲ������ij�����ױ���Ժ�Ļ�ʿ������Ϊ����ҽ�����߶�����֧�����ȼӴ����ڲ���һ��ᾡ����ѡ���ҽԺ����ҽ���ͺû���������ij�ص�����ҽԺ�Ļ�����Ա������߷�ӳ���������µIJ���������һ�������ܶ����һ�ţ�ҺŶ���һ���ܽ�������
|
|