急性胰腺炎诊治指南(2014)
中华医学会外科学分会胰腺外科学组于2000年制定了我国《重症急性胰腺炎诊治草案》,在2004年召开的第十届全国胰腺外科学术研讨会上,重点讨论了该草案的增补和修订内容,2006年更名为《重症急性胰腺炎诊治指南》,同年11月经中华医学会外科学分会胰腺外科学组全体委员会议集体讨论通过,并于2007年发布。
该指南发布以来,对于急性胰腺炎的规范化诊治取得了很好的效果。近年,有关急性胰腺炎严重度分级方法、局部相关并发症定义、外科干预时机和方式等均发生了明显的变化,为此有必要对《重症急性胰腺炎诊治指南》进行增补和修订以进一步规范急性胰腺炎诊治。
修订后的指南更名为《急性胰腺炎诊治指南(2014)》,且依照新的急性胰腺炎分类标准,主要讨论中重症和重症急性胰腺炎的临床特点和治疗。
一、临床诊断
(一)定义
急性胰腺炎( acute pancreatitis,AP)是指多种病因引起的胰酶激活,继以胰腺局部炎症反应为主要特征,病情较重者可发生全身炎症反应综合征( systemic inflammatory response syndrome,SIRS)并可伴有器官功能障碍的疾病。
(二)临床表现
AP的主要症状多为急性发作的持续性上腹部剧烈疼痛,常向背部放射,常伴有腹胀及恶心呕吐。临床体征轻症者仅表现为轻压痛,重症者可出现腹膜刺激征、腹水,偶见腰肋部皮下淤斑征( Grey-Turner征)和脐周皮下淤斑征(Cullen征)。腹部因液体积聚或假性囊肿形成可触及肿块。可以并发一个或多个脏器功能障碍,也可伴有严重的代谢功能紊乱。
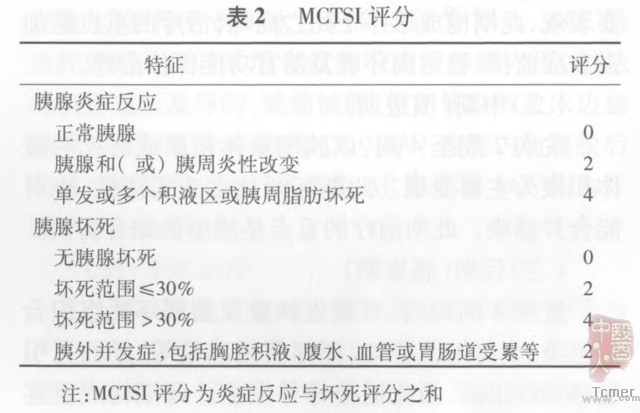
增强CT为诊断AP有效检查方法,Balthazar CT评级(表1)、改良的CT严重指数评分(modified CTseverity index,MCTSI)(表2)常用于炎症反应及坏死程度的判断。B超及腹腔穿刺对AP诊断有一定帮助。

(三)诊断标准
临床上符合以下3项特征中的2项,即可诊断:(1)与AP相符合的腹痛;(2)血清淀粉酶和(或)脂肪酶活性至少高于正常上限值3倍;(3)腹部影像学检查符合AP影像学改变。